Haben Sie schon einmal Schulterschmerzen gehabt? Wenn ja, dann wissen Sie wahrscheinlich, wie sehr eine schmerzende Schulter das Leben beeinträchtigen kann: Bewegungen, die immer leichtgefallen sind, fallen mit einem Mal schwer und werden zur Qual. Eine häufige Diagnose bei Schulterschmerzen ist das „Impingement-Syndrom“. Die Entscheidung für die geeignete Behandlungsstrategie fällt mitunter nicht leicht: hilft eine nicht-operative Therapie oder sollte die Schulter operiert werden? Ein aktueller Cochrane Review hat sich dieser Frage gewidmet.
Das ‚Impingement-Syndrom der Schulter‘ ist ein Sammelbegriff für Schulterbeschwerden, die sich insbesondere durch Schmerzen bei Bewegungen und Aktivitäten des Arms über Schulterhöhe äußern. Die Schmerzen können alltägliche Bewegungen wie das An- und Auskleiden, das Frisieren oder das Greifen nach Gegenständen aus einem Schrank zur Qual werden lassen. Häufig ist auch das Schlafen auf der betroffenen Seite empfindlich gestört.
Was verursacht das Impingement-Syndrom der Schulter?
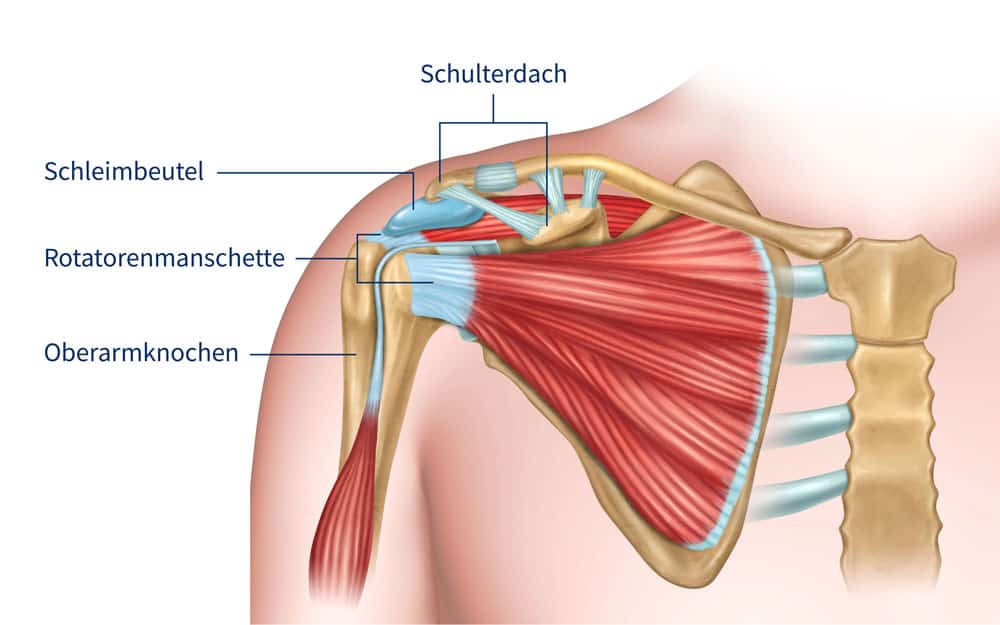
Eine häufige Ursache sind Probleme mit der Rotatorenmanschette (1, 2). Die Rotatorenmanschette ist eine Gruppe von vier Schultermuskeln, die eine wichtige Rolle für die Stabilität und Bewegung der Schulter spielen (3). Bei der Armhebung tragen sie zu einem ungestörten Bewegungsablauf zwischen dem Oberarm und dem über der Rotatorenmanschette liegenden (von Knochen und einem Band gebildeten) Schulterdach bei (Abb.) Ist dieser Bewegungsablauf gestört, kann es zu einer schmerzhaften Engpass-Symptomatik (Impingement-Symptomatik) kommen. Die Rotatorenmanschette kann auf sehr unterschiedliche Art beeinträchtigt sein – von einer schmerzhaften Sehnenreizung bis hin zu Defekten (4). Auch der zwischen der Rotatorenmanschette und dem Schulterdach liegende Schleimbeutel (in Fachkreisen Bursa genannt und vorstellbar als ein flüssigkeitsgefülltes Polster) kann im Zuge einer Reizung eine Impingement-Symptomatik auslösen.
Wie wird das Impingement-Syndrom diagnostiziert?
Das Impingement-Syndrom wird in der Regel mittels einer klinischen Untersuchung (Gespräch und körperliche Untersuchung), ggf. ergänzt durch eine bildgebende Untersuchung (z. B. Ultraschall, Kernspintomografie), diagnostiziert (5, 6). Zu beachten ist, dass die Impingement-Symptome größtenteils unspezifisch sind, das heißt, dass sie auch bei anderen Arten von Schulterbeschwerden auftreten, z. B. im frühen Stadium einer Schultersteife (7). Anstelle des Begriffs ‚Impingement-Syndrom der Schulter‘ werden mitunter andere Bezeichnungen verwendet, z. B. ‚Schulterimpingement‘ oder ’subakromiales Schmerzsyndrom‘. In dem Cochrane Review, den wir Ihnen folgend vorstellen, wurde die weiter gefasste Bezeichnung ‚Rotatorenmanschettensyndrom‘ verwendet. Dieser Begriff ist jedoch in Deutschland vergleichsweise weniger verbreitet.
Welche Behandlungsmöglichkeiten gibt es?
Für die Behandlung des Impingement-Syndroms stehen sowohl nicht-operative (konservative) als auch operative Verfahren zur Verfügung. Die nicht-operative Behandlung besteht in der Regel aus einer physiotherapeutischen Behandlung mit Übungen und/oder Medikamenten oder Spritzen (8). Ein klassisches operatives Verfahren ist die subakromiale Dekompression, die in den meisten Fällen im Rahmen einer Gelenkspiegelung (Arthroskopie) durchgeführt wird (9). Bei dieser Operation werden Teile des Schulterdaches und ggf. auch der unter dem Schulterdach liegende Schleimbeutel entfernt. Je nach Befund können zusätzliche chirurgische Maßnahmen wie z. B. die Reparatur eines Sehnendefektes durchgeführt werden (9).
Was ist besser – eine nicht-operative oder eine operative Behandlung?
Es gibt unterschiedliche Ansichten dazu, ob und wann ein Impingement-Syndrom nicht-operativ oder operativ behandelt werden sollte. In Leitlinien wird für die meisten Fälle als Therapie der ersten Wahl eine nicht-operative Behandlung empfohlen (z. B. 10). Dementgegen wird immer wieder kritisiert, dass die subakromiale Dekompression in Deutschland (aber auch in vielen anderen Ländern) beim Impingement-Syndrom zu häufig, bzw. häufig ohne Nutzen, durchgeführt wird. Ein neuer Cochrane Review (11) hat nun die aktuelle Evidenz zur Wirksamkeit der operativen subakromialen Dekompression bei Patienten* mit Impingement-Syndrom an der Schulter begutachtet und zusammengefasst.
Cochrane Evidenz: worum genau ging es in dem Review?
In den Review wurden Studien mit Patienten mit jeglicher Form eines durch die Rotatorenmanschette bedingten Impingement-Syndroms eingeschlossen. Ausgeschlossen wurden jedoch Studien mit Patienten mit vollständigen Rotatorenmanschettenrissen (ein kleiner Anteil war erlaubt). Ausgeschlossen wurden zudem Studien, in denen die Teilnehmer andere Arten von Schulterproblemen hatten, z. B. Instabilitäten oder einen Knochenbruch.
In diesen Studien wurde eine operative subakromiale Dekompression mit einer Placebo-Operation (Schein-Operation) einer nicht-operativen Therapie (z. B. Übungstherapie) oder keiner Therapie (Verlaufskontrolle ohne Behandlung) vergleichend gegenübergestellt. Begutachtet wurde die Wirksamkeit der Behandlung bezüglich der Schulterschmerzen, der Schulterfunktion, der Lebensqualität, der Bewertung des Behandlungserfolges durch die Teilnehmer sowie das Auftreten unerwünschter Ereignisse (z. B. chirurgischer Komplikationen). Die Review-Autoren interessierten sich primär, dafür, wie die Ergebnisse nach einem Jahr waren.
Welche Studien wurden in den Review eingeschlossen?
In den Review wurden acht randomisierte kontrollierte Studien (Studien, in denen die Teilnehmer einer oder mehreren Behandlungsgruppen per Zufallsverfahren zugeteilt werden) mit insgesamt 1.062 Teilnehmern eingeschlossen. Alle Studien wurden in Europa (Deutschland, Skandinavien Großbritannien) durchgeführt. Alle Teilnehmer hatten klinische Zeichen eines Schulter-Impingements (Impingement-Syndroms). Die Diagnose wurde teilweise rein klinisch, teilweise ergänzt durch Ultraschall oder Magnetresonanztomographie, gestellt. Die Teilnehmer aller Studien kamen aus fachärztlichen Einrichtungen. Das Durchschnittsalter der Teilnehmer, bei denen der Anteil an Frauen leicht überwog, betrug zwischen 41 und 55 Jahren. Bei den meisten Studien war eine Voraussetzung für die Teilnahme, dass die Schulterbeschwerden bei Studienbeginn bereits mehrere (3-12) Monate bestanden. Zudem mussten die Teilnehmer in der Hälfte der Studien bereits eine erfolglose nicht-operative Behandlung durchgeführt haben. Die Stärke ihrer Schulterschmerzen bei Studienbeginn bewerteten die Studienteilnehmer durchschnittlich mit 5.9 bis 7.2 Punkten auf einer Skala von 0-10 Punkten (0 = kein Schmerz).
Die subakromiale Dekompression ähnelte sich in den Studien und umfasste neben der Entfernung von Teilen des Schulterdachs in den meisten Fällen auch die Entfernung des Schleimbeutels. Nur in wenigen Fällen wurden weitere chirurgische Maßnahmen durchgeführt. An die Operation schloss sich eine physiotherapeutische Nachbehandlung mit Anleitung von Übungen und Heimübungen an.
Die nicht-operativen Vergleichsbehandlungen umfassten eine ‚Placebo-Operation‘ (2 Studien), eine Übungsbehandlung (7 Studien), keine Behandlung (1 Studie) und eine Placebo-Laser-Behandlung (1 Studie). Bei der Placebo-Operation handelte es sich um einen operativen Eingriff, der sich von der Dekompressions-Operation dadurch unterschied, dass der eigentliche Eingriff nicht durchgeführt wurde, das heißt, es wurde eine Arthroskopie durchgeführt, es wurde aber dann kein, bzw. allenfalls minimal, Gewebe entfernt.
Was waren die wesentlichen Ergebnisse des Reviews?
Für den Vergleich der subakromialen Dekompression mit einer Placebo-Operation ermittelte der Review, dass die Operation nach einem Jahr keinen klinisch bedeutsamen Vorteil bezüglich Schmerzen, Funktion und Lebensqualität (Evidenz von hoher Qualität) sowie wahrscheinlich keinen klinisch bedeutsamen Unterschied bezüglich der globalen Bewertung des Behandlungserfolges durch die Patienten (Evidenz von moderater Qualität) bewirkt. Die genauen Ergebniszahlen sind in der Übersetzung der laienverständlichen Zusammenfassung des Reviews dargestellt.
Die Autoren des Reviews bewerteten die Ergebnisse des Vergleichs der subakromialen Dekompression mit einer Placebo-Operation als besonders bedeutsam, weil durch diesen Vergleich gewährleistet werden konnte, dass die Teilnehmer verblindet waren. Verblindet bedeutet, dass die Teilnehmer nicht wussten, in welcher der beiden Studiengruppen sie waren, denn schließlich wurde ja in beiden Gruppen ein operativer Eingriff vorgenommen. Die Verblindung von Studienteilnehmern ist eine wichtige Maßnahme, um nach Möglichkeit zu verhindern, dass die Ergebnisse eines Behandlungsvergleichs durch Erwartungen, Einstellungen und Vorlieben gegenüber den verschiedenen Behandlungen zustande kommen.
Für den Vergleich der subakromialen Dekompression mit einer (physiotherapeutisch angeleiteten) Übungstherapie ermittelte der Review, dass es keinen klinisch bedeutsamen Unterschied bezüglich Schmerzen, Funktion, Lebensqualität und der Bewertung des Behandlungserfolgs durch die Patienten gibt (Evidenz von niedriger Qualität).
Traten auch unerwünschte Ereignisse, z. B. Komplikationen, auf?
Es wurden keine schwerwiegenden unerwünschten Ereignisse berichtet und der Anteil von Teilnehmern, bei denen nicht schwerwiegende unerwünschte Ereignisse auftraten, war gering (3 %). Die Autoren des Reviews begutachteten zusätzlich Daten aus zwei Beobachtungsstudien, in denen das Auftreten unerwünschter Ereignisse nach Schulteroperationen untersucht wurde. Diese ergaben Anhaltspunkte dafür, dass das Risiko für das Auftreten schwerwiegender unerwünschter Ereignisse nach Schulteroperationen sehr gering (kleiner als 1 %) ist. Aber: es gab schwerwiegende Ereignisse wie Infektionen, Lungenembolien, Nervenverletzungen und Todesfälle.
Welche Schlussfolgerungen ziehen die Review-Autoren?
Das Fazit der Review-Autoren:
- Es gibt Evidenz von hoher Vertrauenswürdigkeit dafür, dass die operative subakromiale Dekompression verglichen mit einer Placebo-Operation bei Menschen mit einem schmerzhaften Impingement-Syndrom der Schulter keine Verbesserung der Schmerzen, Funktion oder gesundheitsbezogenen Lebensqualität bewirkt.
- Es gibt Evidenz von moderater Vertrauenswürdigkeit dafür, dass die Operation keine Steigerung der Anzahl von Personen, die ihre Behandlung als erfolgreich bewerten, bewirkt.
- Es ist unklar, ob die Operation verglichen mit keiner Operation zu mehr unerwünschten Ereignissen führt. Das Risiko für das Auftreten schwerwiegender unerwünschter Ereignisse nach einer Schulteroperation liegt wahrscheinlich unter 1 % (Evidenz von moderater Vertrauenswürdigkeit).
Was sagt ein erfahrener Schulterchirurg zu dem Review und den Ergebnissen ?
Dazu Dr. med. Andreas Betthäuser:
„Die Ergebnisse geben einen klaren Hinweis darauf, dass die isolierte subakromiale Dekompression bei Patienten mit einem Impingement-Syndrom der Schulter ohne komplette Rotatorenmanschettendefekte in den meisten Fällen zu keinen bedeutsam besseren Ergebnissen führt als eine nicht-operative Behandlung. Die logische Konsequenz hieraus muss eigentlich sein, dass diese Operation in dieser Form nicht mehr empfohlen und durchgeführt wird. Dies wird jedoch meiner Kenntnis nach in der Praxis nach wie vor nicht so gehandhabt. Mir liegen keine konkreten Fallzahlen aus Deutschland vor, aber ich kenne eine Reihe von Kollegen, die die subakromiale Dekompression nach wie vor sehr häufig durchführen. Ich bin selbst Schulterchirurg, empfehle aber in den allermeisten Fällen eine konservative Behandlung mit einer physiotherapeutisch angeleiteten Übungstherapie. Diese führt regelhaft zu sehr guten Ergebnissen, wenn sie ausreichend lange und konsequent durchgeführt wird.
Leider wird die Diagnose Impingement-Syndrom meiner Beobachtung nach häufig sehr leichtfertig und auf Grundlage weniger, nicht ausreichend spezifischer Tests gestellt. Ein für mich immer wieder eindrucksvolles Beispiel für eine häufige Fehleinschätzung: ich sehe täglich einen bis drei Patienten mit Wunsch nach einer Zweitmeinung, bei denen die Diagnose Impingement-Syndrom gestellt und eine subakromiale Dekompression empfohlen oder gar bereits terminiert wurde. Bei diesen Patienten stelle ich jedoch im Rahmen meiner Untersuchung dann eine primäre Schultersteife fest – ein Beschwerdebild, das sich im frühen Stadium häufig wie ein Impingement-Syndrom äußert, das aber tunlichst nicht operiert werden sollte. Eine sorgfältige Untersuchung einschließlich Ultraschalldiagnostik im Seitenvergleich ist unumgänglich, um Fehldiagnosen zu vermeiden. Hier sehe ich auch die Forschung in der Pflicht, denn auch wenn es sich bei den in den verfügbaren Studien eingeschlossenen Teilnehmern vermutlich größtenteils um solche mit einem Impingement-Syndrom ohne bedeutsame weitere Pathologien handelte, geht dies aus den Berichten nicht ganz klar hervor.“
Unser Fazit
Wenn Sie Schulterschmerzen haben, sollten Sie ihre Schulter sorgfältig untersuchen lassen. Wenn bei Ihnen dann ein Impingement-Syndrom diagnostiziert wird, sollten Sie als primären Behandlungsansatz eine nicht-operative Behandlung in Betracht ziehen. Die operative subakromiale Dekompression in den meisten Fällen keine Vorteile gegenüber der nicht-operativen Therapie zu bringen. Wenn Ihnen eine Operation empfohlen wird, Sie aber unsicher sind, kann es sinnvoll sein, wenn Sie sich bei einem weiteren Arzt eine Zweitmeinung einholen.
Text: Cordula Braun und Andreas Betthäuser

Cordula Braun (Prof. Dr.) ist Physiotherapeutin. Sie ist derzeit tätig als Professorin für Physiotherapie mit den Schwerpunkten muskuloskelettales System und evidenzbasierte Praxis an der hochschule 21 in Buxtehude und als wissenschaftliche Mitarbeiterin am Institut für Evidenz in der Medizin (für Cochrane Deutschland Stiftung) am Universitätsklinikum Freiburg.

Andreas Betthäuser (Dr. med.) ist Facharzt für Orthopädie und Facharzt für Orthopädie und Unfallchirurgie, mit Zusatzqualifikationen in der Speziellen Orthopädischen Chirurgie, Sportmedizin und Ultraschalldiagnostik. Er ist Leitender Arzt des Schulter-Zentrums am Evangelischen Krankenhaus Alsterdorf in Hamburg und Leitender Arzt und Gründer des Schulter-Zentrums in Hamburg.
Quellen:
1) Cadogan A, Laslett M, Hing WA, McNair PJ, Coates MH. A prospective study of shoulder pain in primary care: prevalence of imaged pathology and response to guided diagnostic blocks. BMC Musculoskelet Disorders 2011;12(1):119.
2) Juel NG, Natvig B. Shoulder diagnoses in secondary care, a one-year cohort. BMC Musculoskelet Disorders 2014;15(1):89.
3) Hess SA. Functional stability of the glenohumeral joint. Man Ther. 2000;5(2):63-71.
4) Hedtmann A. Weichteilerkrankungen Der Schulter – Subakromialsyndrome. Orthopädie Und Unfallchirurgie 2009; Up2date 4:85–106.
5) Hanchard NCA, Lenza M, Handoll HHG, Takwoingi Y. Physical Tests for Shoulder Impingements and Local Lesions of Bursa, Tendon or Labrum That May Accompany Impingement. The Cochrane Database of Systematic Reviews 2013;4(4):CD007427.
6) Roy J-S, Braën C, Leblond J, Desmeules F, Dionne CE, MacDermid JC, Bureau NJ, Frémont P. Diagnostic Accuracy of Ultrasonography, MRI and MR Arthrography in the Characterisation of Rotator Cuff Disorders: A Systematic Review and Meta-Analysis. British Journal of Sports Medicine 2015;49(20):1316–28.
7) Briem D, Rueger JM. Impingementsyndrom der Schulter; Hamburger Ärzteblatt 2010;64(11): 14-17.
8) Steuri R, Sattelmayer M, Elsig S, Kolly C, Tal A, Taeymanns J, Hilfiker R. Effectiveness of conservative interventions including exercise, manual therapy and medical management in adults with shoulder impingement: a systematic review and meta-analysis of RCTs. Br J Sports Med. 2017;51(18):1340-1347.
9) Lähdeoja T, Karjalainen T, Jokihaara J, Salamh P, Kavaja L, Agarwal A, Winters M, Buchbinder R, Guyatt G, Vandvok PO, Ardern CL Subacromial decompression surgery for adults with shoulder pain: a systematic review with meta-analysis. Br J Sports Med. January 2019. Epub Jan 15, doi:10.1136/bjsports-2018-100486.
10) Diercks R, Bron C, Dorrestijn O, et al. Guideline for diagnosis and treatment of subacromial pain syndrome: a multidisciplinary review by the Dutch Orthopaedic Association. Acta Orthop.2014;85(3):314-322. doi:10.3109/17453674.2014.920991.
11) Karjalainen, Teemu V, Nitin B Jain, Cristina M Page, Tuomas A Lähdeoja, Renea V Johnston, Paul Salamh, Lauri Kavaja, et al. 2019. “Subacromial Decompression Surgery for Rotator Cuff Disease.” The Cochrane Database of Systematic Reviews 1 (1): CD005619.
*Aus Gründen der besseren Lesbarkeit wird auf die gleichzeitige Verwendung männlicher und weiblicher Sprachformen verzichtet. Sämtliche Personenbezeichnungen gelten gleichermaßen für alle Geschlechter.



